Выбор читателей
Популярные статьи
Аутоиммунный тиреоидит (АИТ) является воспалительным заболеванием щитовидной железы. Недуг имеет второе название - тиреоидит Хашимото (по имени японского врача, впервые описавшего данную болезнь). При этом заболевании фолликулярные клетки щитовидной железы распознаются иммунной системой как чужеродные, вредоносные, что ведет к образованию антител, разрушающих их.
Важно: негативная реакция организма на поступление витаминов, микро- и макроэлементов считается одним из признаков протекания аутоиммунного процесса.
Наиболее распространенные причины развития АИТ:
Симптомы и степень тяжести аутоиммунного тиреоидита зависит от его фазы. В некоторых случаях симптомы могут отсутствовать, а иногда они достаточно ярко выражены.

Основные фазы его протекания:

Факт: причина появления антитиреоидных антител до сих пор не изучена. Кроме того, до сих пор неясна причина развития аутоиммунных процессов при отсутствии антител (в 10-15% случаях).
Болезнь Хашимото имеет несколько разных форм. Основные из них:

Гипотиреоз - следствие недостаточного синтеза гормонов щитовидной железы. Характерен для атрофической формы АИТ и конечной фазы гипертрофической формы.
Симптомы:

Все эти симптомы могут проявляться постепенно. Запущенная стадия гипотиреоза лечится сложнее, поэтому проходить медицинское обследование нужно регулярно. Для его диагностики необходимо сдать кровь на уровень тиреоидных гормонов, сделать УЗИ щитовидной железы и ЭКГ.
Чаще всего лечение гипотиреоза на фоне аутоиммунного тиреоидита носит пожизненный характер: первоначально назначают препараты, которые восстанавливают гормональный фон, после этого их дозировка изменяется и лечение продолжается в качестве поддерживающей терапии.
Важно: запущенный гипотиреоз опасен нарушениями работы сердечно-сосудистой системы, которые могут привести к инсульту.
Гипертиреоз диагностируют при повышенном содержании Т3 и Т4 в крови. Такое состояние характерно для гипертрофической формы болезни Хашимото. При аутоиммунном процессе клетки щитовидной железы разрастаются, что провоцирует повышенную выработку гормонов. Второй вариант при наличии АИТ - антитела разрушают клетки, способствуя высвобождению тиреоидных гормонов. В таком случае гипертиреоз будет носить только временный характер.
Симптомы:
Факт: существует три степени тяжести гипертиреоза, различающиеся по силе проявления симптомов (при самой тяжелой присутствует тремор всего тела, а пульс может быть выше 140 ударов в минуту).

После определения уровня гормонов пациента, а также проведения УЗИ назначается лечение гипертиреоза на фоне аутоиммунного тиреоидита, направленное на подавление функций щитовидки. При этом необходимо исключить употребление йода.
При злокачественных образованиях и крупных узлах щитовидная железа удаляется полностью или остается только здоровая ее часть. После оперативного вмешательства назначается пожизненно заместительная гормонотерапия.
Для того, чтобы как можно быстрее прекратить течение болезни, нужно избегать вредных для щитовидной железы продуктов. Рекомендуется свести к минимуму употребление продуктов, содержащих клейковину (глютен). В этот список входят злаки, мучные и хлебобулочные изделия, сладости и фаст-фуд.
При аутоиммунном тиреоидите необходимо защитить организм от воспалений и очистить от различных болезнетворных бактерий. Наибольшее количество вредных веществ находится в кишечнике, поэтому важно следить за его здоровьем и правильным функционированием. Употребление вредной пищи может вызывать его воспаления, запоры. Поэтому нужно употреблять легкоусвояемую и полезную пищу.

Продукты, которые необходимо включить в рацион:
Все эти продукты способствуют укреплению иммунитета, улучшению работы пищеварительного тракта и сердечно-сосудистой системы. Они содержат много необходимых витаминов, микро- и макроэлементов, полезных кислот. Кроме того, они хорошо перевариваются кишечником и исключают возникновение сбоев в его работе.
Важно: при гипертиреоидной форме аутоиммунного тиреоидита необходимо исключить йодосодержащие продукты, т.к. они будут стимулировать еще большую выработку Т3 и Т4.
Витамины и прочие добавки при АИТ:
| Лекарственные препараты, влияющие на функцию щитовидной железы | |
| Препарат | Влияние на щитовидную железу |
| 1. Йодосодержащие препараты и рентгеноконтрастные вещества | Индуцирование гипотиреоза за счет ингибирования синтеза и секреции гормонов щитовидной железы. (Иногда препараты, содержащие йод, могут вызывать и феномен «йод-Базедов») |
| 2. Препараты лития | Подавляют секрецию Т4и ТЗ и снижают превращение Т4 в ТЗ |
| 3. Сульфаниламиды | Оказывают слабое супрессивное влияние на щитовидную железу |
| 4. Салицилаты | Блокируют захват йода щитовидной железой, повышают св. Т4 за счет снижения связывания Т4 с ТСГ |
| 5. Бутадион | Влияет на синтез гормонов щитовидной железы, снижая его |
| 6. Стероиды | Снижают превращение Т4 в ТЗ с увеличением концентрации неактивного реверсивного ТЗ |
| 7. Все бета-блокаторы | Замедляют конверсию Т4 в ТЗ |
| 8. Фуросемид в больших дозах | Вызывает падение Т4 и св.Т4 с последующим повышением ТТГ |
| 9. Гепарин | Подавляет поглощение Т4 клетками |
Препараты для лечения АИТ имеют разную направленность в зависимости от гормонального фона.
Все витаминные добавки и рацион питания должен определять врач-эндокринолог. Самолечением в данном случае заниматься недопустимо, т.к. это может усугубить заболевание и привести к необратимым процессам.
Специфического лечения АИТ щитовидной железы не разработано, т.к. не найден способ предотвратить развитие аутоиммунных процессов.
Поэтому лечение имеет симптоматический характер. При полном устранении симптомов недуга с помощью поддерживающей терапии (или без нее) с таким диагнозом можно прожить всю жизнь.
В связи с низким иммунитетом необходимо соблюдать некоторые меры предосторожности: избегать контактов с инфекционными больными, чаще проветривать помещения, стараться воздерживаться от стрессов, меньше находиться на солнце, по возможности не проходить рентгенологических исследований.

Стадия эутиреоза не лечится, т.к. она не мешает жизнедеятельности организма и не нарушает его функций.
При гипертиреозе на фоне аутоиммунного тиреоидита назначаются препараты для лечения тахикардии, седативные средства, препараты, подавляющие секрецию гормонов.
При гипотиреозе пациентам выписывают синтетический аналог тироксина или трийодтиронина. При отсутствии антител дополнительно назначают йод. Лечение аутоиммунного тиреоидита такими препаратами, как Эндонорм, необходимо для восстановления функций железы и снятия воспалительных процессов.
Факт: хирургическое лечение назначается достаточно редко, самая крайняя его мера - полное удаление пораженной железы.
Аутоиммунный тиреоидит - достаточно серьезное заболевание, к лечению которого нужно отнестись ответственно. После излечения всех сопутствующих болезней (таких, как гипертиреоз) необходимо 1-2 раза в год проходить полное обследование щитовидной железы для контроля заболевания. При возникновении рецидивов врач должен скорректировать лечение. Соблюдение всех несложных рекомендаций по питанию и образу жизни при данной болезни сведет риск ее прогрессирования или рецидива к минимуму.
Щитовидная железа часто поддается негативному воздействию, как внешних агрессивных факторов, так и со стороны самого организма. Недуги эндокринной системы могут нести серьезную опасность для жизни человека. Далеко не каждый человек сталкивался с понятием аит щитовидный железы, и не знает, что это такое. Попробуем разобраться в данном вопросе более тщательно.
Щитовидка – орган эндокринной системы, состоящий из двух долей, соединенных перешейком. Этот орган сформирован из специфических фолликул, которые под непосредственным влиянием ТПО (тиреопероксидазы) вырабатывают йодсодержащие гормоны – Т4 и Т3.
Они влияют на энергетический баланс и берут участие в метаболических процессах, происходящих на клеточном уровне. Посредством ТТГ (тиреотропин) происходит контроль, а также дальнейшее распределение гормональных веществ в крови.
Аит щитовидной железы – это болезнь, которая возникает из-за чрезмерной активности лейкоцитов. Иммунная система может дать сбой совершенно в любой момент. Активные агенты иммунитета могут принять фолликулы щитовидки за инородные формации, пытаясь устранить их.
Иногда поражение органа незначительное, а значит, симптомы аутоиммунного тиреоидита могут остаться незамеченными долгое время. Однако, если иммунный ответ настолько сильный, что начинается активное разрушение фолликулов, патологический процесс трудно не заметить.

На месте поврежденных железистых структур оседают фракции лейкоцитов, что ведет к постепенному увеличению органа до аномальных размеров. Патологическое разрастание тканей ведет к общей дисфункции органа. Организм начинает страдать от гормонального дисбаланса на фоне аутоиммунного тиреоидита.
Для аутоиммунного процесса, происходящего в структуре щитовидной железы, предусмотрено несколько классификаций. Основные виды:
Щитовидная железа – орган внутренней секреции, один из важнейших регуляторов метаболических процессов, происходящих в организме человека. Он очень чувствителен к внешним и внутренним воздействиям. Нарушение его работы сказывается сразу на состоянии покровных тканей, весе, сердечной деятельности, способности забеременеть и выносить ребенка; его видно «издалека», глядя на изменение поведенческих реакций и скорости мышления.
20-30% всех заболеваний щитовидки составляет заболевание под названием «аутоиммунный тиреоидит». Аутоиммунный тиреоидит щитовидной железы – это острое или хроническое воспаление ткани органа, связанное с разрушением его клеток собственной же иммунной системой. Болезнь чаще встречается у женщин; долгое время протекает без видимых симптомов, так что заподозрить ее можно только при плановом прохождении УЗИ и определении в крови антител к пероксидазе железы. Лечение подбирает эндокринолог, ориентируясь на стадию течения процесса. Аутоиммунный тиреоидит можно вылечить как полностью, так и контролировать его активность с помощью постоянного приема препаратов: все зависит от вида заболевания. Заболевание имеет доброкачественное течение.
Слово «аутоиммунный» обозначает ситуацию, когда воспаление вызывает собственная же иммунная система, производя атаку на орган (в данном случае, на щитовидку). Почему так происходит?
Все клетки – и микробные, и «родные» для организма обязаны «представиться». Для этого на своей поверхности они выставляют «опознавательный знак» в виде особых, специфичных белков. Подобные протеины решили назвать «антигенами», а вырабатываемые иммунной системой для их устранения другие белки – «антителами». Иммунные клетки, находящиеся в кровеносных сосудах, ежесекундно подходят к каждой клетке и проверяют ее на опасность для организма именно по таким аутоантигенам, сверяя их со своим «списком». Как только иммунная система перестает это делать нормально (по причине нарушения качества лимфоцитов или снижения количества своей «армии»), появляются опухоли, ведь в процессе деления в любой ткани появляются «неправильные» (атипичные) клетки. Но речь сейчас не об этом.
Еще до периода рождения человека лимфоциты проходят специфическую подготовку, в результате которой получают «список» антигенов своих клеток, мимо которых они проходят и не вырабатывают антител. Но не все наши органы (или их отделы) в норме имеют «разрешенные» антигены. В этом случае организм окружает их барьером особых клеток, которые не дают лимфоцитам подходить и проверять «опознавательные знаки». Таким барьером окружены: щитовидная железа, хрусталик, мужские половые органы; подобная защита выстраивается вокруг растущего в полости матки ребенка.
При разрушении – временном или постоянном – барьера вокруг щитовидки и возникает аутоиммунный тиреоидит. Виноваты в этом гены, которые сообщают лимфоцитам повышенную агрессивность. Чаще болеют женщины, так как эстрогены, в отличие от гормонов мужских, оказывают влияние на иммунную систему.
Охватывая почти треть всех заболеваний щитовидной железы, аутоиммунный тиреоидит встречается у 3-4% всех жителей Земли. При этом, по указанным выше причинам, более распространена болезнь у женщин, и процент заболеваемости растет с возрастом. Так, патологию можно обнаружить у каждой 6-10-й шестидесятилетней дамы, тогда как из детей больны 1-12 на 1000.
Болезнь Хашимото еще называют лимфоматозным зобом, так как железа увеличивается из-за отека, возникшего вследствие массивной атаки ее ткани лимфоцитами. Часто наблюдается сочетание этой патологии с другими аутоиммунными болезнями, если не у этого человека, то в этой семье. Так, тиреоидит Хашимото часто совмещается с сахарным диабетом I типа, ревматоидным артритом, поражением обкладочных клеток желудка, аутоиммунным воспалением печени, витилиго.
В зависимости от степени увеличения железы имеется и другая классификация аутоиммунного тиреоидита. Исходя из этого, заболевание может быть:
Для того, чтобы развился любой из аутоиммунных тиреоидитов, одного только дефекта в генах, кодирующих активность иммунной системы, мало. В качестве пускового фактора, который человек считает причиной своей болезни, может выступить:
Тиреоидит Хашимото разделяется на несколько стадий. Одна плавно переходит в другую.
Болезнь Хашимото начинается с того, что иммунные клетки начинают «видеть» клетки щитовидной железы, тиреоциты. Это для них – чужеродные структуры, поэтому они решают атаковать тиреоциты и с помощью химических веществ, растворяемых в крови, призывают с этой целью к себе своих собратьев. Они нападают на тиреоциты, вырабатывая против них антитела. Последних может быть разное количество. Если их немного, погибает немного клеток железы, поддерживается эутиреоидная фаза болезни, уровни всех гормонов не изменены, имеются симптомы только за счет увеличения железы:
Такие же симптомы аутоиммунного тиреоидита наблюдаются в субклиническую фазу
заболевания. В железе в это время снижается количество клеток, но в работу включаются те, которые должны находиться в покое. Происходит это за счет тиреотропного гормона (ТТГ).
Если тиреоидстимулированных антител слишком много, развивается тиреотоксическая фаза. Признаки ее следующие:
Если болезнь имеет место у ребенка, на этой стадии чаще всего обращает на себя внимание то, что он становится очень худым и не набирает вес, несмотря на усиленный аппетит.
При уничтожении антителами большого объема рабочей зоны железы наступает последняя фаза аутоиммунного тиреоидита – гипотиреоз. Его признаки такие:
У ребенка гипотиреоз проявляется набором массы тела, ухудшением памяти, он становится более флегматичным, хуже запоминает материал. Если заболевание развивается в раннем возрасте, умственное развитие значительно отстает от должного.
В этом случае на 14 неделе после родов появляются симптомы легкого гипертиреоза:
Они могут усиливаться вплоть до появления чувства жара, ощущения сильного сердцебиения, бессонницы, быстрой смены настроений, дрожания конечностей. К концу 4 месяца после родов (примерно через 5 недель после появления первых признаков) появляются симптомы гипотиреоза, которые зачастую списываются на послеродовую депрессию.
Для него характерен гипертиреоз, протекающий в легкой форме: небольшие раздражительность, потливость, учащение сердечного ритма. Это все относят на счет переутомления.
На фоне инъекционного введения «Альверона», «Виферона» или других интерферонов могут встречаться симптомы как повышенной, так и сниженной функции щитовидки. Обычно они выражены незначительно.
Аутоиммунный тиреоидит на субклинической, эутиреоидной и тиреотоксической стадиях не мешают зачатию, чего нельзя сказать о стадии гипотиреоза, ведь гормоны щитовидной железы влияют на функцию яичников. Если на этой стадии проводить адекватное лечение синтетическими гормонами, то беременность наступит. При этом есть опасность ее невынашивания, так как антитела к железе, выработка которых не зависит от количества принимаемого «L-тироксина» (или «Эутирокса») отрицательно влияет на ткань яичников. Но ситуация исправляется при условии заместительной терапии прогестероном, который будет сохранять беременность.
Больная тиреоидитом женщина должна наблюдаться у эндокринолога в течение всего периода гестации. При гипотиреоидном состоянии в этот период он должен увеличить дозу тироксина (потребность в тиреоидных гормонах двух организмов – матери и ребенка – увеличивается на 40%). Иначе, если в организме матери во время беременности будет сохраняться малое количество гормонов щитовидки, у плода могут развиться тяжелые патологии, иногда несовместимые с жизнью. Или он родится с врожденным гипотиреозом, что равнозначно тяжелой умственной отсталости и нарушениям метаболизма.
При подозрении на аутоиммунный тиреоидит проводится такая диагностика. Проводится анализ крови на гормоны:
Если ТТГ повышен, а T4 в норме, это – субклиническая стадия, если же при повышенном ТТГ снижается уровень T4 – означает, что уже должны появляться первые симптомы.
Диагноз устанавливается на основании совокупности таких данных:
Только один показатель не позволяет поставить такой диагноз. Даже повышение AT-ТПО всего лишь говорит о том, что у человека имеется предрасположенность к аутоиммунному поражению железы.
Если тиреоидит – узловой, проводится биопсия каждого узла с целью визуализации признаков тиреоидита, а также для исключения рака.
У разных стадий тиреоидита – различные осложнения. Так, гипертиреоидная стадия может осложниться аритмией, сердечной недостаточностью и даже спровоцировать инфаркт миокарда.
Гипотиреоз может вызывать:
К счастью, данное состояние хорошо поддается лечению и, если принимать препараты в подобранной по уровню гормонов и AT-ТПО дозе, можно длительное время не ощущать присутствие заболевания.
Диета должна быть обычной по калорийности (энергетической ценностью не менее 1500 ккал), а лучше, если вы рассчитаете ее по Мэри Шомон: (вес*25) минус 200 ккал.
Количество белков нужно увеличить до 3 г на кг массы тела, а насыщенные жиры и легкоусваиваемые углеводы – ограничить. Есть надо каждые 3 часа.
Что можно есть:
Исключаются соленые, жареные, острые и копченые блюда, алкоголь и приправы . Воды – не более 1,5 л/сут.
Нужны разгрузочные – раз в неделю или 10 дней – дни на соках и фруктах.
Лечение аутоиммунного тиреоидита полностью медикаментозное, зависит от стадии заболевания. Оно назначается в любом возрасте и не прекращается даже при беременности, если, конечно, есть показания. Его цель – поддерживать уровень тиреоидных гормонов на уровне физиологических значений (их контроль проводится однократно в 6 месяцев, первый контроль – через 1,5-2 месяца).
В стадии эутиреоза лечение не проводится.
Как лечить стадию тиреотоксикоза , решает врач. Обычно тиреостатики, такие как «Мерказолил», при этом не назначаются. Лечение проводится симптоматически: при тахикардии назначаются препараты бета-блокаторы: «Атенолол», «Небиволол», «Анаприлин», при выраженной психоэмоциональной возбудимости – седативные средства. Если произошел тиреотоксический криз, терапия проводится в стационаре с помощью глюкокортикоидных инъекционных гормонов («Дексаметазон», «Преднизолон»). Эти же препараты вводятся, если аутоиммунный тиреоидит сочетается с подострым тиреоидитом, но лечение проводится в домашних условиях.
В стадии гипотиреоза назначается синтетический T4 (тироксин) под названием «L-тироксин» или «Эутирокс» и, если есть нехватка трийодтиронина, его созданные в лаборатории аналоги. Дозировка тироксина для взрослых – 1,4-1,7 мкг/кг веса, у детей – до 4 мкг/кг.
Тироксин детям назначается, если имеется повышение ТТГ и нормальный или пониженный уровень T4, если железа увеличена на 30 или более процентов от возрастной нормы. Если она увеличена, ее структура неоднородна, при этом AT-ТПО отсутствует, назначается йод в виде йодистого калия в дозировке 200 мкг/сутки.
Когда диагноз аутоиммунного тиреоидита установлен человеку, проживающего в районе с дефицитом йода, применяются физиологические дозы йода: 100-200 мкг/сут.
Беременным L-тироксин назначают, если ТТГ более 4 мЕд/л. Если у них есть только AT-ТПО, а ТТГ менее 2 мЕд/л, тироксин не применяется, но уровень ТТГ контролируется каждый триместр. При наличии AT-ТПО и ТТГ 2-4 мЕд/л L-тироксин нужен в профилактических дозах.
Если тиреоидит – узловой
, при котором нельзя исключить , или если щитовидка сдавливает органы шеи, значительно затрудняя дыхание, проводится оперативное лечение.
Если лечение начато вовремя, до гибели более 40% клеточной массы щитовидки, процесс можно контролировать и прогноз – благоприятный.
Если у женщины уже развивался тиреоидит после родов, вероятность его появления после следующих родов – 70%.
Треть случаев послеродового тиреоидита трансформируется в хроническую форму с развитием стойкого гипотиреоза.
Предупредить передачу дефектного гена невозможно. Но контролировать функцию собственной щитовидной железы, планово (особенно если есть склонность к набору веса или, наоборот, к худобе), раз в 1 год, стоит, сдавая кровь на T4 и ТТГ. Оптимально также проходить УЗИ железы раз в 1-2 года.
Особенно нужно плановое обследование на предмет T4, AT-ТПО и ТТГ в случае наступления беременности. Эти анализы не входят в перечень обязательных исследований, поэтому направление нужно просить самостоятельно, у эндокринолога.
Одним из наиболее важных органов в человеческом организме, является щитовидная железа. Она содержит в себе весь запас йода, поступающего в организм, вырабатывает необходимые гормоны, которые в свою очередь помогают правильно функционировать обмену веществ и воздействовать на развитие клеток. Однако, как и все другие органы, щитовидка может страдать от воздействия различных заболеваний, и самое распространенное из них – это гипотиреоз на фоне аутоиммунного тиреоидита.
Субклинический гипотиреоз вызванный аутоиммунным тиреоидитом приводит к повышению ТТГ, что является следствием реакции гипофиза на нарушение в работе щитовидки. В результате, «выжившие» клетки щитовидной железы начинают усиленно работать, сохраняя достаточный уровень тиреоидного гормона. Благодаря такой реакции организма, может даже не проявиться никаких симптомов, свидетельствующих о нарушении. Именно поэтому, данный вид гипотиреоза называется – субклинический.
Поскольку щитовидка оказывает влияние на все органы и системы в организме, то и симптомы могут проявляться с разных сторон. Для хорошей работоспособности органа необходимо достаточное содержание йода. Однако, если организм довольно продолжительное время чувствует его нехватку, то это может привести к тому, что снижается темп роста и деления клеток, из-за чего происходят негативные изменения железы, а также узловые образования.
Узловой зоб с явлениями АИТ субклинического гипотиреоза может образоваться в следствии множества причин, таких как:

Периодически посещая эндокринолога, можно следить за состоянием, а также здоровьем щитовидки. Благодаря этому, можно будет распознать любые проявления нарушений и начать незамедлительное лечение. К способам лечения можно отнести следующие действия:
АИТ иногда называют тиреоидитом Хашимото. При таком диагнозе, иммунитет начинает разрушать белки щитовидки, из-за чего происходит ее разрушение. Первичный гипотиреоз на фоне аутоиммунного тиреоидита может развиваться из-за генетических или приобретенных нарушений работы щитовидной железы. Однако такой исход можно предотвратить.
При аутоиммунном тиреоидите может не быть никаких явных симптомов. Болезнь протекает медленно и прогрессирует с исходом в гипотиреоз. Однако, в большинстве случаев, одним из характерных признаков может стать появление зоба, который может расти и увеличиваться, а результатом будут и другие проявления болезни. Если узловое образование возникло в области трахеи, то оно будет мешать дыханию и глотанию, но чаще всего дискомфорт ощущается просто от прикосновений или при ношении шарфов и галстуков.
Некоторые симптомы болезни могут выражаться следующим образом:

Проходя регулярные обследования у специалиста, можно следить за состоянием щитовидной железы и выявить еще на ранних стадиях различные отклонения от нормы ее работы. Эндокринолог может выявить следующее:
В случаях, когда наблюдается увеличение размеров органа, эндокринолог назначит пациенту терапию, проводимую с помощью гормонов. Искусственные гормоны, такие как левотироксин, помогают бороться с уменьшением размеров щитовидки. Однако если медикаментозное лечение оказывается не действенным, то лечащий врач может посоветовать частичное или полное удаление железы.
Если же пациенту поставили диагноз – аутоиммунный тиреоидит субклинический гипотиреоз, то врачи могут прописать гормон L- тироксин или йодомарин, а по прошествии месяца – ТТГ.
Некоторые врачи придерживаются мнения, что если при аутоиммунном тиреоиде наблюдается наличие тиреодных антител, то необходимо начать незамедлительное лечение малыми дозами гормонов, такими, какие вырабатывает щитовидная железа. Большинство практикующих врачей советуют применять препарат левотироксин, если уровень содержания ТТГ находится в пределах нормы. Этот препарат помогает противостоять развитию болезни, даже приостановить ее. Причиной такого результата является то, что уровень антител и содержание лимфоцитов в значительной мере понижается, а значит, проходит и воспаление.

Лечение с помощью гормональной терапии имеет ряд значительных преимуществ. Конечно, страдающий данным заболеванием должен понимать свою зависимость от препаратов на всю оставшуюся жизнь. Однако этот факт не должен вызывать опасений, поскольку лечение включает в себе насыщение организма недостающими гормонами, которые более не может вырабатывать сама щитовидная железа. Благодаря лечению с помощью гормонов, вскоре можно будет наблюдать следующие изменения:
Для лечения данной болезни не требуется существенных особенностей, главная задача проводимой терапии – поддержание тиреоидных гормонов на должном уровне. Такое лечение осуществляется следующим образом:

Если подробнее разобрать рацион для здорового питания, важно исключить следующие продукты:
В диету, которая поможет противостоять гипотиреозу, нужно включить следующие продукты:
Запущенные формы заболевания гораздо сложнее лечить, тем более что исход может иметь весьма серьезные последствия, такие как кома и нарушение в работе других органов. К тому же профилактика всегда является гораздо лучшим методом, чем непосредственно само лечение болезни. Однако, к сожалению, на данный момент есть возможность предотвратить только те виды данного заболевания, которые вызваны недостаточным содержанием йода, поступающего в организм. Для того чтобы предотвратить развитие патологии внутри утробы, беременная женщина должна сдать необходимые анализы и своевременно предпринять меры по борьбе с заболеванием.
Заболевания эндокринной системы – настоящий бич двадцать первого века. В числе лидеров по количеству заболеваемости населения, первое место занимают сердечно-сосудистые заболевания, второе – эндокринные, в частности, проблемы поджелудочной и щитовидной желез. В последнем случае распространенными заболеваниями являются тиреотоксикоз, гипотиреоз и тиреоидит.
Аутоиммунный тиреоидит, как и другие заболевания щитовидной железы, связан с ее фактическим физическим состоянием – если клетки железы повреждены, начинается нерегулярная выработка гормонов, вырабатываемых щитовидной железой.
Говоря конкретно о хронической форме аутоиммунного тиреоидита, заболевание имеет воспалительную природу. Процесс воспаления происходит под влиянием антител иммунной системы к железе, которые ошибочно расценивают ее как инородное тело. В здоровом организме антитела должны производиться только для несвойственных организму тел, в этом же случае они поражают клетки щитовидной железы.
Чаще всего патология поражает пациентов возрастной категории от сорока до пятидесяти лет. Женщины страдают болезнями щитовидной железы в три раза чаще, чем мужской пол. В последние годы недуг встречается у людей и более молодого возраста, а также у детей, что считается проблемой мировой экологии и неправильного образа жизни.
Источником недуга может быть наследственность – доказано, что аутоиммунный тиреоидит у близких родственников встречается чаще, чем без такового фактора, к тому же, генетическое проявление возможно и в других заболеваниях эндокринной системы – сахарном диабете, панкреатите.

Но для того, чтобы наследственный фактов реализовался, необходимо наличие хотя бы одного провоцирующего фактора:
Под воздействием этих факторов в организме продуцируются лимфоциты, способствующие запускать патологическую реакцию выработки антител, атакующих щитовидную железу. Как результат, антитела атакуют тироциты – клетки щитовидной железы – и разрушают их.
Строение тироцитов является фолликулярным, потому при повреждении стенки клеток в кровь высвобождается секрет щитовидной железы, а также поврежденные клеточные мембраны. Эти самые остатки клеток вызывают повторную волну антител к железе, таким образом, процесс разрушения циклически повторяется.
В данном случае процесс саморазрушения железы организмом достаточно сложен, но общая схема происходящих процессов в организме во многом изучена:

Говоря конкретно об аутоиммунном тиреоидите, ученые пришли к выводу, что заболевание связано с нарушением работы макрофага при распознавании белка. Белок клеток железы распознается, как чужеродный, и запускается описанный выше процесс.
Нарушение такой распознаваемости может быть генетически заложенным, а может быть представлено низкой активностью супрессоров, призванных остановить агрессивные системы иммунитета.
Антитела, которые вырабатывает В-лимфоцит, атакуют тиреопероксидазу, микросомы и тиреоглобулин. Данные антитела и являются предметами лабораторного исследования, когда пациент проходит диагностику заболевания. Клетки железы становятся не в состоянии продуцировать гормоны и формируется гормональный дефицит.
Хроническая форма аутоиммунного тиреоидита может длительное время не проявлять симптомы. Первые симптомы заболевания выглядят так:
На следующем этапе заболевания появляются более выраженные симптомы. Именно эти симптомы наталкивают эндокринолога на подозрение у пациента аутоиммунного тиреоидита:
В первые годы заболевания может появляться гипертиреоз, симптомы которого аналогичны. В дальнейшем же работа щитовидки может нормализоваться или же количество гормонов будет незначительно снижено.
Гипотиреоз наблюдается в течение первых десяти лет от начала патологических процессов, а его выраженность усиливается под воздействием тяжелых физических или психологических нагрузок и травм, заболеваний верхних дыхательных путей и других указанных выше факторах риска.
Тиреоидит различают по выраженности симптомов и по физическому состоянию самой щитовидной железы.
По большому счету, форма заболевания не сильно влияет на то, как заболевание будут лечить. Опасения могут вызывать только узловые образования. При обнаружении узлов необходима консультация онколога, чтобы предупредить перерождение клеток узлов в злокачественные.

В остальном, узловые соединения в большинстве случаев не нуждаются в удалении, если не выявлено злокачественной природы, а лечение можно проводить медикаментозно, без оперативного вмешательства, если не имеется других оснований для операции.
В первую очередь, терапевт направит пациента на прием не только к эндокринологу, но и к невропатологу, и к кардиологу. Это необходимо по той причине, что симптоматика тиреоидита неспецифична и ее легко ошибочно отнести к другим заболеваниям. Чтобы исключить патологии со стороны других систем организма, назначаются консультации у нескольких врачей.
Эндокринолог обязательно проводит пальпацию щитовидной железы и направляет на лабораторную диагностику. Пациент сдает кровь на количество гормонов щитовидной железы, а именно Т4, Т3, ТТГ – тиреотропный гормон, АТ-ТПО – антитела к тиреопероксидазе. По соотношению этих гормонов в результатах анализа эндокринолог делает вывод о форме и стадии заболевания.
Также назначается иммуннограмма и ультразвуковое исследование щитовидной железы. Во время обследования обнаруживается увеличение размеров железы или неравномерное увеличение при узловом тиреоидите.
Для исключения злокачественной формы узлов при аутоиммунном тиреоидите назначается биопсия – исследование кусочка ткани железы. Для тиреоидита характерна высокая концентрация лимфоцитов в клетках щитовидки.
При явной клинической картине тиреоидита возможность злокачественных новообразований в железе увеличивается, но зачастую тиреоидит протекает доброкачественно. Лимфома железы является, скорее, исключением, чем правилом.
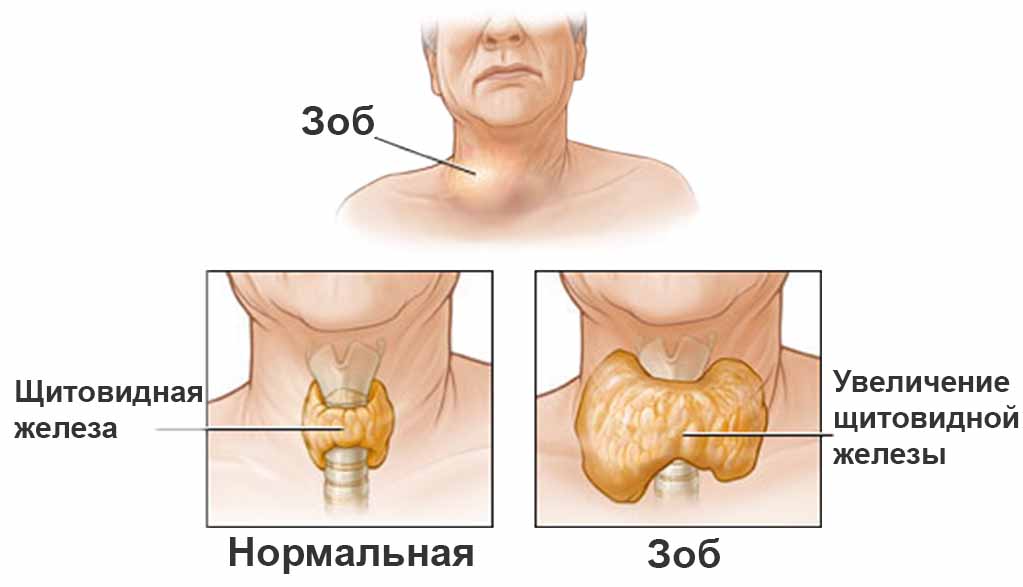
Так как увеличение размеров железы характерно не только аутоиммунному тиреоидиту, но и диффузному токсическому зобу, одно только ультразвуковое исследование не может служить основой для установления диагноза.
Лечение хронического аутоиммунного тиреоидита зависит от течения заболевания. Зачастую при гипотиреозе – дефиците гормонов щитовидной железы – назначают заместительную терапию синтетическими аналогами гормонов щитовидной железы.
Такими препаратами являются:
У пациентов с сердечно-сосудистыми заболеваниями, а также в пожилом возрасте, необходимо начинать заместительную терапию с небольших доз препаратов и наблюдать реакцию организма, проходя лабораторную диагностику каждые два месяца. Коррекцию схемы лечения проводит эндокринолог.
При сочетании аутоиммунной и подострой формы тиреоидита, назначаются глюкокортикоиды, в частности, преднизолон. Например, женщины с хронической формой заболевания при беременности переживали ремиссию тиреоидита, в других же случаях в послеродовой период, напротив, активно развивался гипотиреоз. Именно в этих переломных моментах необходимы глюкокортикоиды.
При диагностировании гипертрофической формы аутоиммунного тиреоидита, а также при ощутимом сдавливании и дискомфорте дыхания вследствие увеличения щитовидной железы, показано оперативное вмешательство. Аналогичным образом решается проблема, если длительное увеличенное состояние железы сдвинулось с места и орган начал быстро расти.
При тиреотоксикозе – повышенной функции щитовидной железы – назначаются тиреостатики и бета-адреноблокаторы. К таковым относятся мерказолил и тиамазол, которые назначают чаще всего.
Для прекращения выработки специфических антител к тиреопероксидазе и щитовидной железе в целом, назначают нестероидные противовоспалительные препараты: Ибупрофен, Индометацин, Вольтарен.
Также показаны препараты для иммунностимуляции, витаминно-минеральные комплексы и адаптогены. При снижении функции железы назначаются повторные курсы заместительной терапии.
Заболевание прогрессирует достаточно медленно. В течение пятнадцати лет в среднем пациент ощущает достаточную работоспособность и состояние организма. Под воздействием факторов риска могут развиваться рецидивы, которые легко купируются курсом препаратов.
Обострение тиреоидита может сопровождаться как гипотиреозом, так и тиреотоксикозом. Причем, наиболее часто гипотиреоз как следствие тиреоидита в фазе обострения, встречается в послеродовой период у женщин. У остальных пациенток чаще преобладает тиреотоксикоз.
Лечение гормонами не всегда является пожизненным. Такой прогноз возможен только при врожденных патологиях щитовидной железы. В остальных случаях, своевременно начатых курсов заместительной терапии синтетическими гормонами достаточно, чтобы со временем уменьшать дозу гормонов и вовсе прекратить их прием.
Решение о приеме гормональных препаратов выносит только врач-эндокринолог на основе лабораторной диагностики и результатов УЗИ. Ни в коем случае нельзя заниматься самолечением эндокринных заболеваний, так как дисбаланс гормонов, поддерживаемый извне, может привести к коматозному состоянию.
При своевременном обнаружении прогноз лечения благоприятен, а ремиссии могут длиться годами с кратковременными редкими обострениями, которые легко устраняются курсом препаратов.
| Статьи по теме: | |
|
Татарская национальная кухня
Татарская кухня . пожалуй, одна из самых вкусных и известных во всем... Шампиньоны, жареные с добавлением лука
Почему-то многие хозяйки незаслуженно обходят вниманием такую вкусность,... Мощи святых, почему хранятся и что значит для православия
Сведения о святых мощах, чтимых иконах и других святынях, хранящихся в... | |