Выбор читателей
Популярные статьи
Сердечная недостаточность – заболевание, с которым человек может жить несколько лет. Нарушение кровообращения провоцирует ряд симптомов: одышку, утомляемость и другие. Приступ обострения возникает внезапно. Первая помощь при сердечной недостаточности должна быть оперативной, потому что промедление окружающих чревато серьезными осложнениями и смертью.
Сердечная недостаточность – хроническое или острое нарушение работы сердца, вследствие которого возникает сбой кровоснабжения важнейших органов. Обычно заболевание диагностируется у пожилых людей старше 55 лет, реже – в среднем возрасте и у детей. Приступ острой сердечной недостаточности происходит неожиданно, чаще всего после эмоционального, физического напряжения или ночью.
Внешние признаки синдрома:
Эти симптомы становятся слабее, когда человек садится.
Внешние признаки синдрома:

У детей определить приступ сложнее, они не могут описать, что чувствуют. Если ребенок внезапно стал бледным, конечности похолодели, а изо рта идет пена – необходимо вызывать скорую помощь.
В зависимости от степени поражения сердечной мышцы и сосудов, летальный исход у взрослых и детей наступает в течение нескольких минут или суток. Близкие больных должны быть готовы оказать первую медицинскую помощь в любой момент.
Первое действие при острой сердечной недостаточности – экстренный вызов бригады медиков. Назовите точный адрес, возраст и симптомы больного. Медицинский работник расскажет, что нужно делать. Оставайтесь на связи и строго следуйте инструкциям.
До появления скорой помощи нужно постараться убрать нагрузку с сердца и нормализовать циркуляцию крови:

Приступ сердечной недостаточности вызывает кислородное голодание во всех органах. Нарушения возникают в нервной системе, поэтому инсульт – частый спутник обострения. Его признаки: удушье, тахикардия, сильная бледность.
Этот алгоритм используется для спасения взрослых и детей. Во время приступа нельзя оставлять больного в одиночестве даже на минуту, следует внимательно наблюдать за любыми изменениями в состоянии. Первую помощь нужно оказывать быстро и хладнокровно.
Даже при правильной помощи при сердечной недостаточности возможна остановка дыхания. В этом случае необходимо провести срочную реанимацию. Прежде чем делать массаж сердца и искусственное дыхание, нужно положить пострадавшего на твердую, ровную поверхность, под шею поместить валик. Так реанимационные действия будут эффективнее.
Техника спасения:
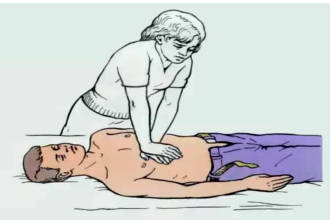
Одновременно с восстановлением деятельности сердечной мышцы, нужно делать искусственное дыхание:
Соотношение нажатий на грудину и вдохов зависит от того, сколько человек проводят доврачебную реанимацию. Если один – искусственное дыхание делают через 15-20 декомпрессий, если вдвоем, то спустя 5.
При сердечном приступе у ребенка общий алгоритм доврачебной помощи сохраняется, но есть некоторые отличия.
Во-первых, запрещено давать любые медикаменты. Во-вторых, массаж сердца делают с меньшей силой. Костный скелет у детей очень хрупкий, сильное давление может привести к переломам и травмированию осколками внутренних органов.
В-третьих, место, количество и глубина нажатий будут отличаться в разном возрасте:
Как правило, результат будет заметен через 30-60 секунд: кожные покровы начнут розоветь, зрачки расширятся, появится слабый пульс и самостоятельное дыхание. Если такого не произошло, действия нужно продолжать до прибытия медиков. Прекратить их можно после того, как пульс нормализуется, а состояние стабилизируется.
После остановки дыхания вероятность реанимации сохраняется на протяжении получаса. Чем раньше это сделать, тем меньше пострадают внутренние органы и нервная система.
Неотложная помощь при сердечной недостаточности – шанс спасти жизнь человека. Правила ее оказания должен знать каждый, ведь обострение может произойти в любой момент.
 Признаки ишемической болезни сердца у мужчин: методы диагностики
Признаки ишемической болезни сердца у мужчин: методы диагностики
 Одышка при сердечной недостаточности и её лечение народными средствами
Одышка при сердечной недостаточности и её лечение народными средствами
 Медикаментозное лечение ишемической болезни сердца
Медикаментозное лечение ишемической болезни сердца
Сердечной деятельности расстройства представлены главным образом нарушениями темпа, ритма или силы сердечных сокращений. В одних случаях они не отражаются на самочувствии и трудоспособности (выявляются случайно), в других сопровождаются различными тягостными ощущениями, например: головокружением, сердцебиением, болями в области сердца, одышкой. С. д. р. не всегда свидетельствуют о болезни сердца. Часто они обусловлены несовершенством или нарушениями нервной регуляции сердечной деятельности при заболеваниях различных органов, эндокринных желез. Некоторые отклонения в деятельности сердца могут иногда наблюдаться и у практически здоровых людей.
Ритм сердца в норме формируется электрическими импульсами, которые с частотой 60-80 в 1 мин зарождаются в так называемом синусовом узле, расположенном в стенке правого предсердия. Подчиненный этим импульсам ритм сокращений сердца называют синусовым. Каждый импульс из синусового узла распространяется по проводящим путям вначале на оба предсердия, вызывая их сокращение (при этом кровь нагнетается в желудочки сердца), затем на желудочки, при сокращении которых кровь нагнетается в сосудистую систему. Такая целесообразная последовательность сокращения камер сердца обеспечивается именно синусовым ритмом. Если источником ритма становится не синусовый узел, а другой участок сердца (его называют эктопическим источником ритма, а сам ритм - эктопическим), то эта последовательность сокращения камер сердца нарушается тем больше, чем дальше от синусового узла расположен эктопический источник ритма (когда он находится в желудочках сердца, они сокращаются раньше, чем предсердия). Эктопические импульсы возникают при патологической активности их источника и в случаях, когда активность синусового узла угнетена или его импульсы не возбуждают желудочков сердца из-за нарушения их проведения (блокады) в проводящих путях. Все эти нарушения хорошо распознаются с помощью электрокардиографии, а многие из них может определить у себя и у других людей каждый человек прощупыванием пульса на лучевой артерии (в области лучезапястного сустава) или на сонных артериях (на переднебоковых поверхностях шеи справа и слева от надгортанника). У здоровых людей в покое пульс определяется как возникающие приблизительно через одинаковые интервалы (правильный ритм) умеренной силы толчки наполнения артерии с частотой 60-80 ударов в 1 мин .
К основным отклонениям в темпе и ритме сердца относятся очень замедленный темп (брадикардия), избыточно быстрый темп (тахикардия) и нерегулярность (аритмия) сердечных сокращений, которая может сочетаться с замедленным темпом (брадиаритмия) или тахикардией (тахиаритмия). Все эти отклонения могут касаться синусового ритма (синусовая бради- и , синусовая ) или порождаться эктопическими импульсами. Эктопическое происхождение имеют, например, такие формы сердечной аритмии, как преждевременные (внеочередные) сокращения сердца - , в т. ч., групповая, формирующая приступообразную эктопическую тахикардию (пароксизмальная ), а также полная нерегулярность сердечных сокращений при так называемой мерцательной аритмии.
Редкие сокращения сердца . К брадикардии относят частоту сердечных сокращений менее 60 в 1 мин . Эта граница условна. Не следует тревожиться, если частота пульса при его случайном исследовании оказывается в пределах 45-60 в 1 мин . Такой темп сокращений сердца нередко встречается у совершенно здоровых людей, особенно часто у лиц, занимающихся физическим трудом, и спортсменов, сочетаясь иногда с понижением артериального давления. В этих случаях брадикардия обусловлена замедляющим влиянием нервной системы на импульсацию синусового узла в связи с перенастройкой работы сердца на более экономный режим обмена веществ и энергии в организме. Сходное происхождение имеет синусовая брадикардия при травмах и заболеваниях головного мозга, снижении функции щитовидной железы, надпочечников. Эта форма расстройства сердечной деятельности не требует специального лечения и исчезает в процессе выздоровления от вызвавшего ее заболевания.
Иное отношение должно быть к выраженному урежению пульса, обнаруженному во время приступа у больного загрудинной боли, а или в связи с жалобами больного на внезапно появившиеся дурноту, головокружение, резкую общую слабость, сердцебиение в форме редких сильных ударов сердца. В таких случаях брадикардия нередко является эктопической и чаще всего связана с блокадой проведения импульсов возбуждения от предсердий к желудочкам сердца. Описанные выше жалобы (кроме жалобы на загрудинную боль, которая стоит ближе к причине, чем к следствию брадикардии) появляются обычно при темпе сокращений сердца 40 в 1 мин или при значительной брадиаритмии (с отдельными паузами между сокращениями более 2 с ), а если он менее 30 в 1 мин , то возможны глубокие и продолжительные и, иногда с появлением судорожных припадков. В подобных случаях брадикардия требует неотложного лечения, и окружающие должны организовать больному помощь рядом действий, последовательность которых определяется тяжестью состояния и характером жалоб больного.
Прежде всего, больного следует уложить в горизонтальное положение на спине с приподнятыми ногами, подложив под ноги 2 подушки, а под голову только валик из полотенца или маленькую подушечку (если больной утратил сознание, то укладывать его лучше на твердое покрытие, например на застеленный одеялом пол). При жалобе больного на загрудинную боль необходимо как можно быстрее дать ему под язык 1 таблетку либо 2 капли 1% раствора (на кусочке сахара или на пробке от флакона) нитроглицерина. После этого в ожидании действия нитроглицерина (2-4 мин ) либо сразу (если есть кому это сделать) надо вызвать по телефону скорую помощь и определить действия, которые возможны до ее прибытия. Если у больного уже бывали подобные состояния, то выполняются рекомендации, полученные на этот случай от врача ранее. Чаще всего они предполагают применение изадрина, 1 таблетку которого (0,005 г ) следует положить больному под язык до полного рассасывания. При этом пульс учащается, и состояние больного несколько улучшается уже через 5-10 мин . Если приступ брадикардии возник впервые и изадрин не был приобретен заранее, больному следует дать внутрь растертые в порошок 2 таблетки экстракта белладонны по 0,015 г . В случае положительного эффекта пульс начнет учащаться через 30-40 мин .
Если среди соседей или окружающих есть человек, страдающий бронхиальной астмой, целесообразно позаимствовать у него дозированный аэрозольный ингалятор изадрина (эуспирана) либо алупента (астмопента, ипрадола) и оросить тремя дозами (т. е. с помощью трех нажатий пальцами на головку ингалятора с интервалами 5-7 с ) любого из этих средств рот больного под языком, ожидая действия через 3-6 мин .Чаще всего эктопическая брадикардия возникает у больного с хроническим заболеванием сердца. В его аптечке могут оказаться лекарства, которые при брадикардии давать категорически нельзя; если больной их принимал, то с момента возникновения брадикардии их следует немедленно отменить. К таким лекарствам относятся сердечные гликозиды (дигоксин, целанид, изоланид, лантозид, дигитоксин, ацедоксин, кордигит, порошок листьев наперстянки, настойка майского ландыша), так называемые адреноблокаторы - анаприлин (обзидан, индерал), тразикор (окспренолол), вискен (пиндолол), корданум (талинолол), коргард (надолол) и многие противоаритмические средства, в т. ч. амиодарон (кордарон), верапамил (изоптин, финоптин), новокаинамид, этмозин, этацизин, дизопирамид (ритмилен, ритмодан), хинидин.
Частые сокращения сердца . Спортсмены, контролирующие свой пульс, хорошо знают, что при значительной физической нагрузке его частота может возрастать до 140-150 в 1 мин . Это нормальное явление, свидетельствующее о способности системы регуляции синусового ритма приводить его в соответствие с интенсивностью обмена веществ в организме. Такую же природу имеет синусовая при лихорадке (на каждый 1° повышения температуры тела темп сокращений сердца возрастает на 6-8 ударов в 1 мин ), эмоциональном волнении, после приема алкоголя, при повышении функции щитовидной железы. При пороках сердца и слабости сердечной мышцы синусовая чаще бывает компенсаторной (приспособительной). Как признак несовершенства регуляции сердечной деятельности синусовая возможна при гиподинамии, нейроциркуляторной дистонии, ах, различных заболеваниях, сопровождающихся вегетативной дисфункцией. Поводом для обращения к врачу, в т. ч. и в неотложном порядке, обычно бывает не , а другие признаки заболеваний, при которых она наблюдается. В то же время посоветоваться с врачом (в плановом порядке) следует независимо от выраженности других проявлений болезни во всех случаях, когда в разные дни в условиях полного покоя частота пульса выше 80 в 1 мин . В отличие от эктопической тахикардии, протекающей в форме приступа (см. ниже), темп сердечных сокращений при синусовой тахикардии выражение зависит от уровня физической нагрузки, причем изменяется он постепенно (плавно) и не превышает, как правило, 140 в 1 мин .
Приступ тахикардии , или пароксизмальная тахикардия, относится к состояниям, требующим неотложной помощи, т.к. эффективность работы сердца при ней снижается, особенно если эктопический ритм исходит не из предсердий (наджелудочковая ), а из желудочка сердца (желудочковая тахикардия). Приступ начинается внезапно.
Вначале больной ощущает резко учащенное сердцебиение, головокружение, слабость. Иногда приступ сопровождается другими вегетативными расстройствами: ю, частым и обильным мочеотделением, повышением артериального давления, урчанием в животе и т.д. Чем больше выражены эти вегетативные расстройства, обычно пугающие больного, тем более благоприятен прогноз приступа, т.к. эти расстройства возникают только при наджелудочковой тахикардии, чаще всего связанной с расстройством функций нервной системы, а не с болезнью сердца. При продолжительном приступе нередко появляется одышка, усиливающаяся в положении лежа (больной вынужден сидеть).Приступ нередко проходит самостоятельно (без лечения), причем он заканчивается столь же внезапно, как и начинается. При повторных приступах для их купирования используют средства, рекомендованные врачом. Если приступ возник впервые, следует вызвать скорую помощь. До приезда врача нужно, прежде всего, успокоить больного, снять нередко возникающий у него в начале приступа страх, а также попытаться прервать приступ некоторыми простыми приемами. В поведении окружающих больного лиц не должно быть суеты, тем более паники; больному создают условия покоя в удобном для него положении (лежа или полусидя), предлагают принять имеющиеся дома успокаивающие средства - валокордин (40-50 капель), препараты валерианы, пустырника и др., что само по себе может прекратить приступ. К приемам, которые могут способствовать прекращению приступа, относятся быстрая смена положения тела из вертикального на горизонтальное, натуживание в течение 30-50 с , вызывание рвотного рефлекса пальцевым раздражением глотки. Существуют и другие приемы, но их выполняет только врач. Он же применяет специальные лекарства для купирования приступа и рекомендует препараты, которые больной должен иметь при себе и применять самостоятельно в случае повторения приступа.
Неритмичные сокращения сердца . Неравенство интервалов между сердечными сокращениями и, соответственно, неритмичный пульс иногда наблюдаются у практически здоровых людей. Так, например, у здоровых детей и подростков часто (у взрослых реже) интервалы между сокращениями сердца значительно различаются на вдохе и выдохе, т. е. наблюдается дыхательная синусовая . Она никак не ощущается, не нарушает работы сердца и во всех случаях оценивается как вариант нормы. К неритмичным сокращениям сердца, которые требуют особого внимания, а иногда и специального лечения, относятся и мерцательная .
Экстрасистолия - внеочередные по отношению к основному ритму сокращения сердца. В зависимости от расположения эктопического очага возбуждения различают наджелудочковые и желудочковые экстрасистолы. Раньше полагали, что экстрасистолы всегда обусловлены каким-либо заболеванием. В последние годы при круглосуточной записи электрокардиограммы установлено, что редкие наджелудочковые экстрасистолы возникают и у здоровых людей, однако чаще они бывают связаны с нарушением нервной регуляции сердечной деятельности. Желудочковые экстрасистолы, как правило, свидетельствуют об имеющемся или перенесенном заболевании сердца. Достоверно различить эти два типа экстрасистолии можно с помощью электрокардиографии,
но нередко врач может это сделать по особенностям проявлений экстрасистолии.Больной может обнаружить экстрасистолу при исследовании пульса как преждевременное появление пульсового удара, а также в случаях, когда возникает ощущение перебоев в работе сердца (преждевременное сокращение с последующей удлиненной паузой), «кувыркание» сердца, «трепыхание птицы» в груди и т.п. Чем отчетливее такие ощущения и чем ярче выражены сопутствующие им иногда чувство страха, тревоги, «замирания» сердца и другие неприятные ощущения общего характера, тем больше оснований предполагать наджелудочковую экстрасистолию. Желудочковые экстрасистолы редко ощущаются больным, и об их наличии и количестве больше говорят характерные изменения ритма пульса.
Предположив у себя наджелудочковую экстрасистолию, особенно возникающую редко (несколько экстрасистол в день), следует обратиться к врачу в плановом порядке. Если же экстрасистолы частые (одна и более в минуту) либо парные или групповые (три и более подряд) и появились впервые, необходимо немедленно обратиться к врачу, а в случае, когда они сочетаются с болями в груди или внезапно возникшей одышкой, следует вызвать скорую помощь. При болях в груди, до прибытия врача, больного следует уложить в постель, дать ему под язык одну таблетку нитроглицерина. Если возникает не впервые, то в периоды ее учащения выполняют рекомендации врача, полученные от него ранее. Следует иметь в виду, что даже частые экстрасистолы не всегда требуют лечения специальными противоаритмическими средствами. При наджелудочковой экстрасистолии нередко более эффективным бывает применение успокаивающих средств (валокордина, препаратов валерианы, пустырника, тазепама). Программу правильного лечения может определить только врач.
Знать и уметь оказать своевременно первую помощь при сердечной недостаточности бывает крайне важно. В особенности если в ближайшем окружении есть человек с проблемами сердца. Ведь именно с заболеваниями сердечно-сосудистого характера связано самое большое количество смертностей от общего их числа в любой стране. Обычно гибель больных происходит вследствие принятия сердечной недостаточностью острой формы. Далее будет рассказано, как проявляется и какая первая медицинская помощь при ней должна быть оказана.
Целый ряд патологических изменений в организме из-за неожиданно вызванной неспособностью сердца осуществлять свою кровообращающую функцию именуется медицинским термином ОСН — , первая помощь при таком состоянии должна быть оказана без промедлений. Иначе риск летального исхода слишком велик.
Сердечная недостаточность в большинстве случаев протекает на протяжении нескольких минут. Развитие ее возможно как на фоне уже имеющихся проблем с сердцем, так и на фоне побочных заболеваний. Первопричины, вызывающие сердечную недостаточность, разнообразны. Далее будут описаны часто встречающиеся.
Вернуться к оглавлению
 Факторы, связанные с сердцем:
Факторы, связанные с сердцем:
Внесердечные факторы, вызывающие сердечную недостаточность:
Любой человек, у которого отмечаются подобные патологии, порождающие сердечную недостаточность, должен быть подготовлен к встрече с опасностью.
Человек с сердечной недостаточностью и его близкие должны быть осведомлены о симптоматике ОСН и о методах оказания неотложной помощи. Это нужно для минимизации осложнений и исключения летального исхода.
Вернуться к оглавлению
 Признаки определяются стадией ОСН и наличием основной болезни. Первое, что происходит, застаивание крови в легких (малом круге кровообращения). Это порождает острую легочную недостаточность (отек легких). При неоказании доврачебной помощи отекание легких усиливается, появляются трудности с газообменом в альвеолах. А это приводит к кислородному голоданию, ухудшению состояния больного, разрастанию признаков ОСН.
Признаки определяются стадией ОСН и наличием основной болезни. Первое, что происходит, застаивание крови в легких (малом круге кровообращения). Это порождает острую легочную недостаточность (отек легких). При неоказании доврачебной помощи отекание легких усиливается, появляются трудности с газообменом в альвеолах. А это приводит к кислородному голоданию, ухудшению состояния больного, разрастанию признаков ОСН.
Три стадии развития ОСН:
Как становится понятно, ОСН — заболевание очень коварное, требующее немедленной госпитализации в реанимационное отделение.
Вернуться к оглавлению
 Перечень необходимых мероприятий, если у человека случился приступ, таков:
Перечень необходимых мероприятий, если у человека случился приступ, таков:
Остальные меры по устранению симптомов ОСН проводятся исключительно медицинскими работниками, включая лечение основной болезни, приведшей к ОСН. Задачей близких — забота о снятии опасных для жизни симптомов в первые минуты возникновения приступа.
К числу часто встречаемых серьезных заболеваний, наблюдаемых у лиц старшего поколения, относится коронарный тромбоз. И если эта болезнь наступила, то тут мало что можно предпринять. Обычно исход тут один — мгновенная смерть. В основном люди заболевают, изнуряя свой организм чрезмерными физическими нагрузками.
В пострадавших иногда нарушаются дыхание и сердечная деятельность. Нарушение дыхания возникает при укупорке трахеи и бронхов рвотными массами, сгустками крови (в случае ранения шеи, лица), водой при утоплении, когда не поступает воздух в легкие. Кроме того, дыхание может прекратиться, когда человек теряет сознание, и через расслабление мышц у нее западает корень языка, перекрывая вход в гортань; при нарушении функции центра дыхания вследствие тяжелых черепно-мозговых травм, кровоизлияния в мозг, большого количества переломов ребер; при повреждении легких и плевры. У пострадавшего появляется сначала бледность, затем синюшность кожных покровов лица. Дыхательные движения ускоряются, становятся нерегулярными (иногда редеют), а через некоторое время, если не предоставляется нужна помощь, прекращаются вовсе.
Прежде всего проверяют полость рта и пытаются восстановить проходимость верхних дыхательных путей. Для этого указательным пальцем, обмотанным бинтом или носовым платком, освобождают рот от рвотных масс, слизи, сгустков крови, вынимают съемные зубные протезы. Когда запал язык, голову пострадавшего следует повернуть набок и поддержать челюсть.
Когда же пострадавший не дышит, надо проверить, не прекратилась у него сердечная деятельность, и немедленно начать искусственное дыхание. Для этого его кладут спиной на жесткую поверхность (на пол автомашины, на дорогу), подложив под лопатки сделан из одежды валик. Пострадавший разгибают и забрасывают его голову назад так, чтобы максимально отвести подбородок от грудной клетки, расстегивают воротник и пояс, затрудняющих дыхание.
Самым эффективным способом искусственного дыхания является вдувание воздуха в нос или рот пострадавшего. Такой способ называют "рот в рот" или "рот в нос". В нос вдувают воздух тогда, когда у больного повреждены губы, нижняя или верхняя челюсть.
Искусственное дыхание "рот в рот" делают так. Человек, который оказывает помощь, становится на колени у головы пострадавшего, лучше с правой стороны, и кладет левую руку на его лоб, зажимая пальцами пострадавшему нос, прикрыв его рот марлей или носовым платком, делает глубокий вдох, а затем, прижавшись ртом ко рту пострадавшего, вдувает в него воздуха, делая энергичный выдох. Вследствие такого вдувания, заменяющий вдох, воздух поступает в легкие пострадавшего. Впоследствии благодаря эластичности легочной ткани и грудной клетки наступает пассивный выдох. При этом рот пострадавшего должен быть открытым. Вдувать воздух следует ритмично, с одинаковым интервалом, 12-15 раз в минуту.
Так же делают искусственное дыхание способом «рот в нос", только воздух вдувают через нос, а рот пострадавшего закрывают. Эффективность искусственного дыхания повышается, когда применять специальные 5-подобные воздуховоды, которые обеспечивают проходимость верхних дыхательных путей. Положение головы пострадавшего во время выполнения искусственного дыхания, очистке рта и глотки и само проведение искусственного дыхания показано на рис. 25.1-25.5.
Рис. 25.1. Положение головы пострадавшего
Рис. 25.2. Очистка рта при выполнении искусственного дыхания и глотки

Рис. 25.3. Выполнение искусственного дыхания
Рис. 25.4. Проведение искусственного способом «рот в рот" дыхание способом "изо рта в нос"

Рис. 25.5.
Иногда бывают случаи (при сильном повреждении лицо), когда проводить искусственное дыхание с "легких в легкие" невозможно. В этих случаях следует воспользоваться одним из приведенных на рис 25.5 способов: I - по Сильвестром, II - по Нильсеном, III - по Шефером, IV - по Калистово.
Искусственное дыхание следует выполнять до тех пор, пока у пострадавшего не восстановится самостоятельное ритмичное дыхание. Если искусственное дыхание начинают делать своевременно и проводят его правильно, то самостоятельное дыхание восстанавливается через 1 ... 2 минуты. Однако порой искусственное дыхание нужно проводить 1-1,5 часа, по крайней мере до тех пор, пока на место несчастного случае прибудут медицинские работники.
Заметим, что делать искусственное дыхание нелегко. Тот, кто оказывает помощь, особенно при слишком энергичном вдувании воздуха, может даже почувствовать головокружение, слабость, обморок. Поэтому желательно, чтобы примерно через каждый 1-2 минуты лица, выполняющие искусственное дыхание, сменяли друг друга. Это повысит эффективность помощи пострадавшему.
При тяжелых повреждениях время прекращается дыхание и сердечная деятельность. Тогда у пострадавшего наступает так называемая клиническая смерть. У него не прощупывается пульсация сонной артерии на шее, а не прослушивается сердцебиение, прекращается дыхание, зрачки расширяются, кожа покровы и слизистые оболочки губ - синюшные.
Рис. 25.6.
Через 5-6 минут после наступления клинической смерти происходят необратимые изменения в нервных клетках центров головного мозга, управляющие жизненно важными функциями организма. В результате наступает биологическая смерть. С клинической смерти потерпевшего могут вывести только немедленные (не позднее чем через 4-10 минут после ее наступления) и энергичные меры, направленные на восстановление сердечной деятельности и дыхания. Необходимо помнить, что каждый потерянный секунда может стать роковой. Порядок действий в этом случае:
Убедиться в отсутствии пульса на сонной артерии;
Освободить грудную клетку от одежды и расстегнуть пояс (рис. 25.6, а)
Прикрыть двумя пальцами клиновидный отросток (рис. 25.6,6)
Нанести резкий удар кулаком по грудине (рис. 25.6, в)
Проверить, появился пульс (рис. 25.6, г). Если пульс отсутствует, удар можно повторить.
Если после указанных выше действий пульс не прослушивается, немедленно приступить к выполнению искусственного дыхания и непрямого массажа сердца.
Делая непрямой массаж сердца, пострадавшего кладут спиной на твердую поверхность (шоссе, дорогу и т. Д.). Тот, кто оказывает помощь, становится на колени сбоку (лучше справа) у потерпевшего и, положив кисти рук одну на другую в нижней части грудины, делает энергичный толчок, нажимая на грудину так, чтобы она смещалась примерно на 4-5 см в направлении позвоночника. При этом сердце сдавливается между грудиной и позвоночником, кровь из полости сердца выталкивается в кровеносные сосуды. Поскольку стенка грудной клетки эластичная, то она возвращается в исходное положение, а полости сердца наполняются кровью. Толчки следует делать ритмично, около 60 раз в минуту.
Детям, особенно младшего возраста, непрямой массаж сердца можно делать одной рукой или даже двумя пальцами, но частоту толчков нужно увеличить до 100-120 раз в минуту.
В случае отсутствия дыхания непрямой массаж сердца сочетают С искусственным дыханием. Правда, это требует немалых усилий. Поэтому желательно, чтобы пострадавшим в состоянии клинической смерти помощь оказывало два человека, один делает непрямой массаж сердца, вторая - искусственное дыхание. После каждого вдувания воздуха в легкие пострадавшего четыре раза нажимают на грудину. Во время вдувания воздуха нельзя сжимать грудную клетку.
Непрямой массаж сердца и искусственное дыхание обычно может делать и один человек (рис. 25.7). В таком случае после каждого вдувания воздуха в рот или в нос нажимают четыре раза в грудь.

Рис. 25.7.
Показателем эффективности непрямого массажа сердца и искусственного дыхания является порожевиння кожных покровов, сужение зрачков, появление на крупных артериях (бедренной, сонной) пульсовых толчков синхронно нажатию на грудь и, наконец, восстановление самостоятельного дыхания и сердцебиения. Непрямой массаж сердца и искусственное дыхание следует проводить до восстановления сердечной деятельности и дыхания. При этом необходимо не терять бдительность и не забывать о возможности новой остановки сердца и дыхания. Чтобы не пропустить этот момент, необходимо следить за зрачками, цветом кожи, дыханием, проверять частоту и ритмичность пульса. Положение человека, оказывает помощь, местоположение ее рук при выполнении наружного массажа сердца и определение пульса по сонной артерии показано на рис. 25.8-25.11.

Рис. 25.8. Положения того, кто оказывает помощь при выполнении наружного массажа сердца

Рис. 25.9.

Рис. 25.10.

Рис. 25.11.
Когда эти действия не дают эффекта, то их прекращают, но только после осмотра пострадавшего медицинским работником.
Вследствие недостаточного кровоснабжения головного мозга пострадавший время внезапно теряет сознание, при этом он бледнеет, на лице у него выступает пот. Дыхание поверхностное, замедленное, пульс - быстрый, едва ощущается. Иногда перед этим наступает головокружение, появляются слабость, шум в ушах. У больного темнеет в глазах, ему не хватает воздуха - он теряет сознание.
Причинами обморока бывают нервно-психические потрясения (страх, испуг), острая боль вследствие травмы и т. Хотя обморок длится недолго, но следует принять неотложные меры для улучшения кровоснабжения головного мозга. Для этого пострадавшего кладут так, чтобы голова была опущена, а ноги приподнять вверх, расстегивают воротник и пояс, затрудняющих дыхание. Лицо больного сбрызгивают холодной водой, дают ему понюхать ватный тампон или кусочек марли, смоченный нашатырным спиртом. Кроме того, принимаются меры для остановки кровотечения, накладывают шины и повязки. Когда пострадавший долго не приходит в сознание или снова теряет сознание, и состояние его ухудшается, можно считать, что имеем дело с повреждением черепа или органов брюшной полости, которые сопровождаются внутренним кровотечением.
Нередко у пострадавших при тяжелых и многочисленных повреждений возникает травматический шок, который представляет угрозу для жизни и требует неотложных мер, чтобы поддержать очень подавлены важнейшие функции организма. Травматический шок обычно наступает сразу после повреждения и представляет собой сложный комплекс изменений, в происхождении которых основную роль играют чрезмерные болевые раздражения, потеря большого количества крови, нарушение функций нервной системы, дыхания, эндокринных желез и т.
Травматический шок может развиться и через некоторое время после повреждения вследствие истощения защитных реакций организма. Это бывает обычно тогда, когда пострадавшему не оказали своевременной первой помощи, или когда он получил дополнительную травму во время неумелого переноса или перевозки его неприспособленным транспортом.
Шок чаще всего возникает при обширных ранах, сопровождающихся значительной потерей крови, при переломах костей таза, голени, бедра, особенно открытых, повреждениях черепа, грудной клетки и живота, осложненных разрывом внутренних органов и кровотечением, а также при обширных ожогах и т.
Очень важно своевременно распознать травматический шок. Поэтому надо знать его основные признаки. Человек после травмы становится беспокойным, возбужденным, громко стонет, жалуется на сильную боль. Вместе с этим общее состояние больного может быть удовлетворительным. Возбуждение длится недолго и нередко остается незамеченным. Чаще потерпевшие, у которых развился травматический шок, подавлены, не обращают внимания на людей, окружающих их, малоподвижны, на вопросы отвечают очень тихо. Кожные покровы в них бледные, иногда покрытые липким потом, черты лица заострены, конечности на ощупь холодные. Несмотря на тяжелое общее состояние, сознание, как правило, не омрачена. Дыхание быстрое, поверхностное, пульс ускоряется и слабеет вследствие нарушения сердечной деятельности и снижение кровяного давления Если больному вовремя не оказать помощь, то он достаточно быстро может умереть.
При травматическом шоке пострадавшему нужно срочно остановить кровотечение, в случае необходимости, наложить шину, стерильную повязку на рану или обожженный участок тела. Пострадавшего надо удобно положить, не поднимая высоко головы, потеплее укрыть. Если нет подозрения на повреждение органов брюшной полости, больному можно дать выпить немного теплого чая или кофе, по возможности доставить в медицинское учреждение для обследования и временного наблюдения за его состоянием.
Сердечно-сосудистые заболевания - это заболевания сердца и кровеносных сосудов, являющиеся основной причиной смертности взрослого населения. Наиболее распространенными заболеваниями являются стенокардия, инфаркт миокарда, гипертония и инсульт.
Когда коронарные сосуды, доставляющие кровь к сердцу, сужены (атеросклероз, ишемическая болезнь сердца и т.д.), то ткани сердечной мышцы не получают достаточного количества кислорода, необходимого для его нормальной работы, происходит накопление молочной и других кислот, что и вызывает боль. Эта боль и есть стенокардия. Инфаркт миокарда - это отмирание ткани сердечной мышцы в результате закупорки или спазма кровеносного сосуда, питающего сердце. При обширном отмирании части сердечных тканей сердце оказывается не в состоянии эффективно сокращаться, и возникает состояние, представляющее угрозу жизни.
ПРИЗНАКИ СТЕНОКАРДИИ И ИНФАРКТА МИОКАРДА
1.Боль давящая, сжимающая, ноющая, чувство стеснения или тяжести в грудной клетке. Боль загрудинная, может отдавать в плечо, руку, шею, нижнюю челюсть или спину.
2.Затрудненное дыхание.
3.Учащенный, замедленный или нерегулярный пульс.
4.Бледная или синюшная кожа.
5.Повышенная потливость.
6.Тошнота или рвота, часто напоминающие расстройства пищеварения.
Если боль сильная и чувство дискомфорта в грудной клетке не проходит в течение 10 минут после принятия нитроглицерина, немедленно вызывайте «скорую» и начинайте оказание первой помощи при сердечном приступе.
ПЕРВАЯ ПОМОЩЬ ПРИ СТЕНОКАРДИИ И ИНФАРКТЕ МИОКАРДА
1.Больной должен прекратить всякую физическую активность.
2.Помогите больному принять удобное положение (часто это положение сидя).
3.Ослабьте галстук и поясной ремень.
4.Помогите больному принять нитроглицерин.
5.Через 5 минут, если боли не прошли, больной должен принять вторую таблетку нитроглицерина.
6.Постарайтесь успокоить и приободрить больного. Это помогает больному преодолеть беспокойство и несколько облегчает боль.
ОСТАНОВКА СЕРДЦА
Состояние остановки сердца является критическим, так как головной мозг и другие жизненно важные органы остаются жизнеспособными лишь в течение нескольких минут без насыщенной кислородом крови!
Признаками остановки сердца являются отсутствие сознания, отсутствие дыхания, отсутствие пульса у больного.
При наличии признаков остановки сердца необходимо проводить легочно-сердечную реанимацию - это искусственная вентиляция легких с одновременным ритмичным надавливанием средней силы на нижнюю треть грудины с чередованием 1 вдоха через рот больного с одновременным зажатием его носа и 4 надавливаний на грудину. Без проведения реанимационных процедур смерть мозга наступает в течение 5-6 минут.
ГИПЕРТОНИЧЕСКИЙ КРИЗ
Это неотложное состояние, при котором кровяное давление быстро растет и ведет к значительному и необратимому повреждению органов в течение нескольких часов.
| Статьи по теме: | |
|
Татарская национальная кухня
Татарская кухня . пожалуй, одна из самых вкусных и известных во всем... Шампиньоны, жареные с добавлением лука
Почему-то многие хозяйки незаслуженно обходят вниманием такую вкусность,... Мощи святых, почему хранятся и что значит для православия
Сведения о святых мощах, чтимых иконах и других святынях, хранящихся в... | |